Причин плохого самочувствия может быть несколько. И не всегда ясно, к какому врачу обратиться с тем или иным недугом. Эксперт помогает нашим читателям сориентироваться в различных ситуациях.
Вопрос: Какой врач подскажет, можно ли годами ежедневно принимать спиронолактон при циррозе печени? Пробовала уменьшить ежедневную дозировку, и через два дня вернулись отёки — отекли ноги, лицо, живот.
Цирроз печени — это хроническое дегенеративное заболевание, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.
Заболевание в течение длительного времени может протекает бессимптомно, то есть латентно. Симптомы, которые возникают при циррозе печени:
- ухудшение аппетита и, как следствие, похудение;
- дискомфорт в области живота или болевые ощущения;
- пожелтение кожи, склер;
- кожный зуд;
- осветление или обесцвечивание кала;
- потемнение мочи;
- кровотечение из носа, дёсен, желудочно-кишечного тракта, подкожные кровоизлияния;
- повышенная утомляемость;
- нарушение сознания и поведения;
- отёки, асцит (скопление жидкости в брюшной полости).
Возникновение отёков при циррозе печени связано с тем, что из-за замены гепатоцитов (клеток печени) фиброзной тканью резко снижается выработка белков, в том числе альбуминов, которые поддерживают в крови коллоидно-осмотическое давление. Таким образом, жидкость из кровяного русла переходит в окружающие ткани (в межклеточное пространство), развиваются отёки в области ступней, лодыжек и рук. При нажатии на отёчные участки тела отпечатки пальцев исчезают не сразу, иногда на их месте могут возникать тёмные пятна.
Асцит (скопление экссудата в брюшине) при циррозе печени является следствием развития портальной гипертензии, которая, в свою очередь, возникает в результате нарушения кровообращения в органе, когда повышение давления в системе воротной вены вызвано нарушением кровотока в печёночных венах. При развитии отёчно-асцитического синдрома наблюдается равномерное увеличение живота, которое сопровождается натягиванием кожи. На передней брюшной стенке появляется венозный рисунок, напоминающий голову медузы.
Не стоит забывать и о роли почек в развитии отёков при циррозе печени. При данной патологии снижается кровоток в корковом слое почек, что приводит к сужению сосудов, высвобождению ренина и повышению уровня альдостерона. Также для восстановления объёма циркулирующей крови увеличивается реабсорбция натрия и воды, что также вызывает переход жидкости в межклеточное пространство и приводит к формированию асцита и отёков.
Цирроз печени не является изолированным заболеванием, а приводит к нарушению функции практически всех органов и систем. Для лечения отёков, возникших в результате цирроза печени, используются диуретики: антагонисты рецепторов альдостерона, калийсберегающие, петлевые, тиазидные диуретики и ингибиторы карбоангидразы.
Основной принцип разгрузочной терапии отёчно-асцитического синдрома у больных циррозом печени — получение постепенно развивающегося и стабильного диуретического эффекта, при этом препаратом выбора является спиронолактон, который является калий- и магнийсберегающим диуретиком, антагонистом альдостерона. Чтобы подобрать дозу препарата, следует обратиться к гастроэнтерологу или гепатологу.
Доза подбирается индивидуально, учитывая противопоказания для назначения спиронолактона. Пациенту необходим регулярный контроль функции печени, почек, сердечно-сосудистой системы (расширенный биохимический анализ крови, включающий в себя печёночные пробы, показатели фильтрационной способности почек, электролиты, общий анализ крови, общий анализ мочи, электрокардиограмма и т. д.). На основании этих данных определяется дозировка препарата, длительность его применения и возможность сочетания с другими группами диуретиков при необходимости.
_____________________________________________________________________
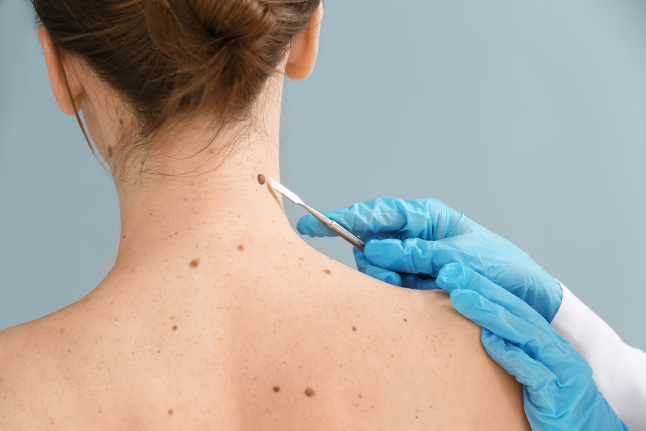
Вопрос: После удаления родинки рана стала расти и углубляться, видно мясо. Диаметр раны 2 см, края закрутились внутрь и покраснели. Никаких признаков заживления нет. К кому стоит обратиться?
Процесс заживления раны включает в себя следующие этапы:
- Воспаление — это местная реакция организма на повреждение ткани, при которой усиливается приток крови к месту повреждения. Лейкоциты вырабатывают вещества, запускающие воспалительный процесс, необходимый для очищения раны. Основные признаки этой стадии — покраснение и отёк. Длительность — около четырёх дней.
- Регенерация — в организме образуются вещества, которые стимулируют деление клеток, при этом образуется молодая ткань, заполняющая рану. Длительность этой стадии — от четырёх до десяти дней.
- Рубцевание и эпителизация — на этой стадии рана затягивается молодой соединительной тканью, постепенно восстанавливается кровообращение и иннервация за счёт прорастания сосудов и нервов, на поверхности образуется эпителий. Длительность этой стадии — от нескольких недель до нескольких месяцев.
Раны могут заживать по-разному:
- первичное заживление типично для ран с ровными краями, без признаков инфекции и отмирания ткани;
- вторичное заживление характерно при неровных или нежизнеспособных краях раны;
- заживление под струпом. При повреждении кожи, в том числе после удаления образования (например, родинки), в норме на ране образуется корочка из засохшей крови, лимфы и межклеточной жидкости, выделяющейся на поверхность раны. Эту корочку называют струпом. Он защищает рану от инфекций и механических повреждений, под ним заживление происходит быстрее. Самостоятельно данную корочку убирать не нужно, если только под ней не образуется нагноение.
Факторы, влияющие на заживление раны, делятся на общие и местные.
К общим фактором относятся:
- состояние иммунитета (при первичной или вторичной иммунной недостаточности процесс заживления более длительный, возможно присоединение инфекции);
- возраст (у пожилых заживление ран более медленное, чем у людей среднего и молодого возраста);
- хронические заболевания, в том числе сахарный диабет (повышенный уровень глюкозы приводит к нарушению кровоснабжения и трофики тканей и снижению регенерации);
- нерациональное питание (низкий уровень потребляемых белков).
К местным фактором относятся:
- загрязнение раны;
- травматизация раневой поверхности (чаще, когда раневая поверхность расположена на сгибе или подвергается трению);
- отсутствие мер антисептики.
При отсутствии видимых признаков заживления раневой поверхности пациенту необходимо обратиться к врачу-хирургу, который проведёт осмотр раны, её обработку и порекомендует лекарственные средства для улучшения заживления.
На ваши вопросы отвечала Марина Своровская, врач терапевт-профпатолог, заведующая стационаром «Клиники для всей семьи 1 + 1»
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции