Патология эта достаточно распространённая и часто сочетается с аллергическим ринитом (насморком). Аллергоконъюнктивит — это воспаление конъюнктивы (слизистой оболочки глаза) под действием различных внешних аллергенов, например, пыльцы и химических веществ [1]. В основе заболевания лежит аллергическая реакция, которая возникает при неадекватном ответе иммунитета на встречу с каким-либо веществом. Рассказываем о симптомах и лечении заболевания, а также делимся информацией об эффективных глазных каплях для детей.
Симптомы, на которые стоит обратить внимание
В последние годы регистрируется увеличение частоты аллергозаболеваний. Они принимают разные формы: дерматит (сыпь на коже), ринит, кашель и другие [2]. По статистике, более 400 тыс. (15–20 %) детей в год переносят аллергический конъюнктивит [3].
Симптомы аллергического конъюнктивита одинаковы для всех детей, но проявляются по-разному в зависимости от возраста ребёнка. В первые несколько лет жизни дети не всегда способны полноценно описать свои ощущения, поэтому обычно внешние признаки болезни и дискомфорт первыми замечают родители.
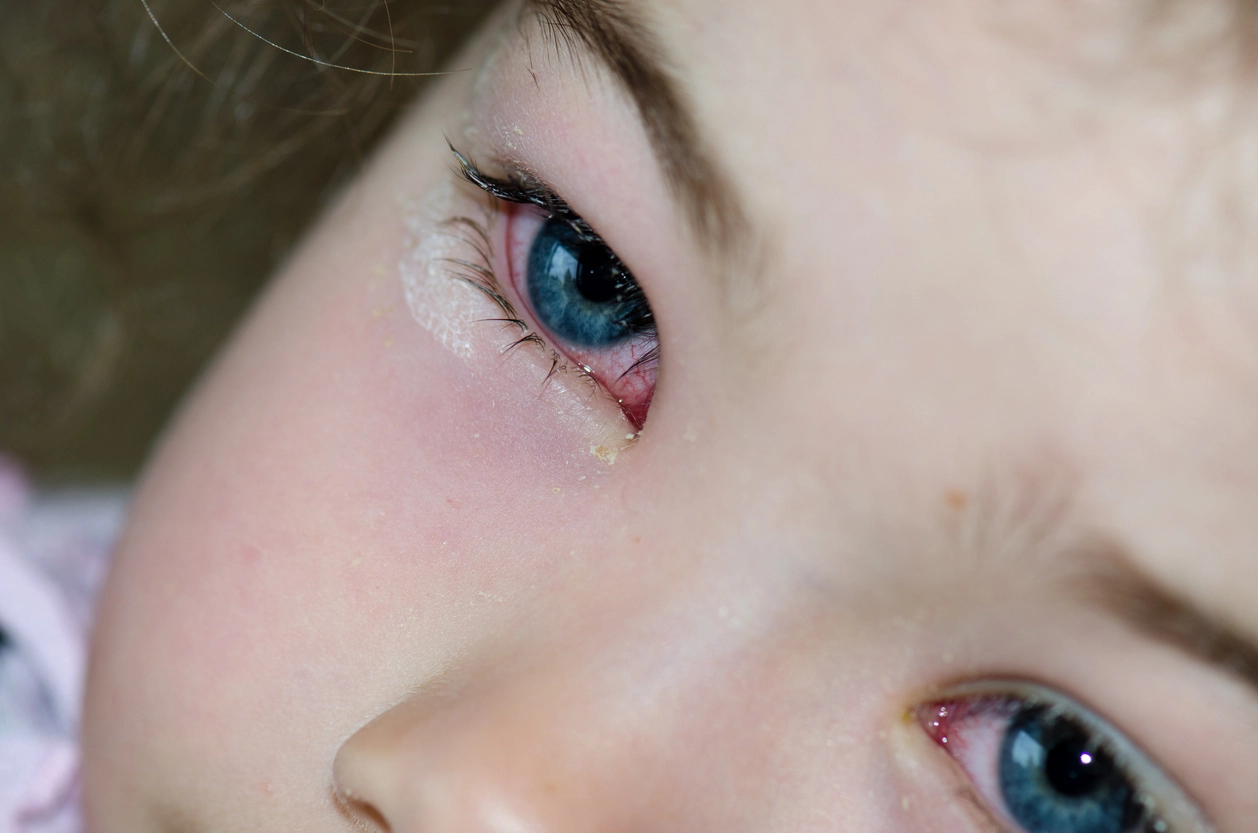
Ребёнок может часто моргать, жмуриться, тереть глаза, становится менее активным и более капризным. Ребёнок постарше уже сможет предъявить конкретные жалобы, и диагностика состояния упрощается. Классическими признаками аллергоконъюнктивита являются:
- как скудные, так и обильные слизистые выделения из глаз;
покраснение и отёчность конъюнктивы;
интенсивный зуд, жжение, покалывание или пощипывание глаз;
отёк верхних и нижних век;
ощущение песка, инородного тела;
повышение чувствительности глаз к свету (выраженный дискомфорт, режущие ощущения);
снижение или полное отсутствие обоняния;
кровеносные сосуды сильнее проступают и выделяются на склере (белой части глаза) [1, 4].
Дискомфорт и другие описанные симптомы возникают одновременно на обоих глазах. При этом аллергоконъюнктивит часто протекает совместно с аллергическим ринитом, поэтому дополнительно могут беспокоить частое чихание, затруднение носового дыхания, прозрачные выделения из носовых путей, зуд в носу изнутри.
Аллергический конъюнктивит и его виды
Заболевание может быть эпизодическим (интермиттирующим) и частым (персистирующим). В первом случае симптомы беспокоят не более четырёх дней в неделю или не более одного месяца в год, а во втором — ещё дольше по времени [3].
Существует похожая классификация, в которой выделяют острый и хронический аллергоконъюнктивит [3]. В первом случае это внезапная выраженная воспалительная реакция на контакт с аллергеном, во втором — постоянный, упорный, длительно существующий процесс, который может сопровождаться даже структурными изменениями клеток глаза со временем.

Заболевание протекает в лёгкой, среднетяжёлой и тяжёлой форме [5]. Тяжесть состояния зависит от выраженности проявлений аллергического конъюнктивита, то есть насколько симптомы нарушают сон, привычную деятельность и качество жизни пациента в целом. По клиническим формам аллергоконъюнктивит может быть:
сезонным (поллинозным) (беспокоит только в периоды цветения растений, проявляется как реакция на контакт с пыльцой деревьев, трав, плесневых грибков у предрасположенного к аллергии ребёнка);
круглогодичным: симптомы возникают регулярно в течение года независимо от сезона (с чередованием периодов обострения и ремиссии);
атопическим: аллергическое воспаление слизистой оболочки глаза в сочетании с экземой кожи, чаще всего он встречается у детей с атопическим дерматитом;
лекарственным: острый или хронический воспалительный процесс на фоне повышенной чувствительности к определённым лекарствам [3].
Какие могут быть причины появления?
Потенциально аллергеном для развития конъюнктивита может стать любое вещество, поскольку это индивидуальная реакция иммунной системы. Однако чаще всего заболевание вызывают вещества из воздуха, то есть аэроаллергены:
внешней среды (пыльца растений);
быта (клещи домашней пыли, шерсть животных, насекомые, споры плесневых грибов);
профессиональные (химические вещества, с которыми происходит постоянный контакт ввиду трудовой деятельности человека). Дети с такими аэроаллергенами, как правило, не встречаются [3].
Но наибольшее значение в развитии аллергического конъюнктивита всё-таки играет пыльца ветроопыляемых растений, и на это есть как минимум две причины:

- её содержание в воздухе во время цветения значительно больше, чем пыльцы растений, которые опыляются насекомыми;
зёрна ветроопыляемых культур более лёгкие, благодаря чему переносятся на большие расстояния [3].
В России традиционно есть три периода цветения аллергенных растений, когда отмечается пик активности аллергического конъюнктивита:
конец марта — май: ветроопыляемые деревья (орешник, тополь, берёза, дуб и др.);
июнь-июль: злаковые и травы (пшеница, рожь, тимофеевка и др.);
август-сентябрь: сорные травы и сложноцветные (полынь, крапива, подсолнечник, лебеда и др.) [3].
Реже аллергоконъюнктивит могут спровоцировать лекарственные препараты (сульфаниламиды, например, известный многим альбуцид, антибиотики группы аминогликозидов, местный анестетик лидокаин) или еда (морепродукты, мёд, орехи и другие продукты, на которые у ребёнка аллергия).
Как развивается болезнь?
В основе аллергического конъюнктивита лежит воспалительная реакция слизистой оболочки глаза на аллерген. С точки зрения иммунной системы процесс более сложен. После контакта с аллергеном развивается ранняя, а затем и поздняя стадия аллергической реакции [6].
При встрече с аллергеном сначала иммунитет вырабатывает большое количество иммуноглобулинов класса Е — они обозначаются как IgE. Их биологическая роль заключается в нейтрализации чужеродного вещества (аллергена). IgE связывается с аллергеном с помощью специальных рецепторов.
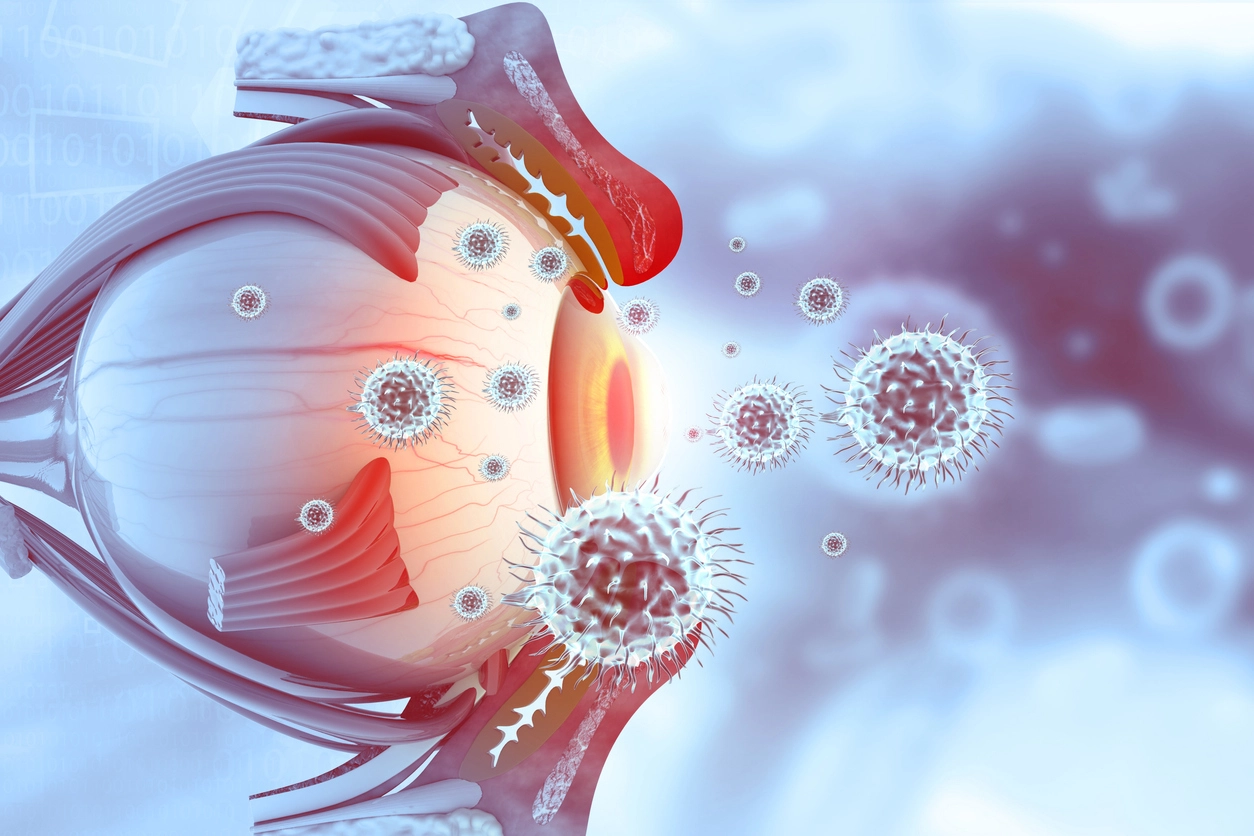
В это время в эпителии слизистой оболочки глаза находятся тучные клетки, активность которых многократно повышается как раз в присутствии иммуноглобулинов класса Е. После активации тучные клетки вырабатывают гистамин — биологически активное вещество, которое расширяет кровеносные сосуды, увеличивает их проницаемость и вызывает первые симптомы аллергии: отёчность, зуд, покраснение [6].
На поздней стадии, через пару часов после контакта с аллергеном, в слизистой оболочке глаза появляются другие воспалительные клетки — эозинофилы и базофилы, которые поддерживают воспаление. В дальнейшем присоединяется жжение и частое чихание в результате того, что гистамин также раздражает нервные окончания [3, 6].
Аллергоконъюнктивит может проявиться как при первой, так и при повторной встрече с аллергеном. Часто сначала происходит только сенсибилизация — повышение чувствительности к аллергену. В этот период иммунная система вырабатывает небольшое количество иммуноглобулинов класса Е, а симптомов воспаления у ребёнка не возникает.
Зато при втором и следующих контактах с аллергеном иммунитет выделяет сразу большое количество IgE, и развивается типичная картина аллергического конъюнктивита. Выраженность аллергии индивидуальна для каждого организма. Она может меняться с каждым эпизодом, а также усиливаться со временем [3].
Бывают ли осложнения?
Несмотря на то что заболевание не считается тяжёлым, оно значительно снижает качество жизни: нарушает привычный режим ребёнка, доставляет массу неприятных ощущений, мешает сну. При остром тяжёлом и длительном течении воспалительный процесс может перейти на другие отделы глаза: роговицу (кератит), радужную оболочку (ирит), сосудистую оболочку (увеит) и т. д [1].
К тому же болезнь чаще всего дополнительно связана с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, то есть является дополнительным симптомом. Такие патологии однозначно требуют своевременного и полноценного лечения.
В какой момент обратиться к врачу: «красные флаги»
При появлении похожих на конъюнктивит симптомов настоятельно рекомендуется обратиться к педиатру или сразу к офтальмологу. Особенное внимание стоит обратить:
на отсутствие положительного эффекта от стандартной схемы лечения;
нечёткость зрения, появившуюся на фоне аллергического конъюнктивита;
боль в глазах;
выраженный, нарастающий отёк век;
головную боль.
В этих случаях получить консультацию врача стоит как можно быстрее.
Про диагностику
Обследование ребёнка с подозрением на аллергический конъюнктивит проводят совместно два специалиста: офтальмолог и аллерголог-иммунолог. Диагностика состоит из нескольких этапов.
Сбор анамнеза. Специалиста будет интересовать, есть ли у ребёнка или ближайших родственников аллергические заболевания, наличие связи с определённым сезоном, нахождением в помещении или контактом с домашними животными, когда проявляется конъюнктивит.
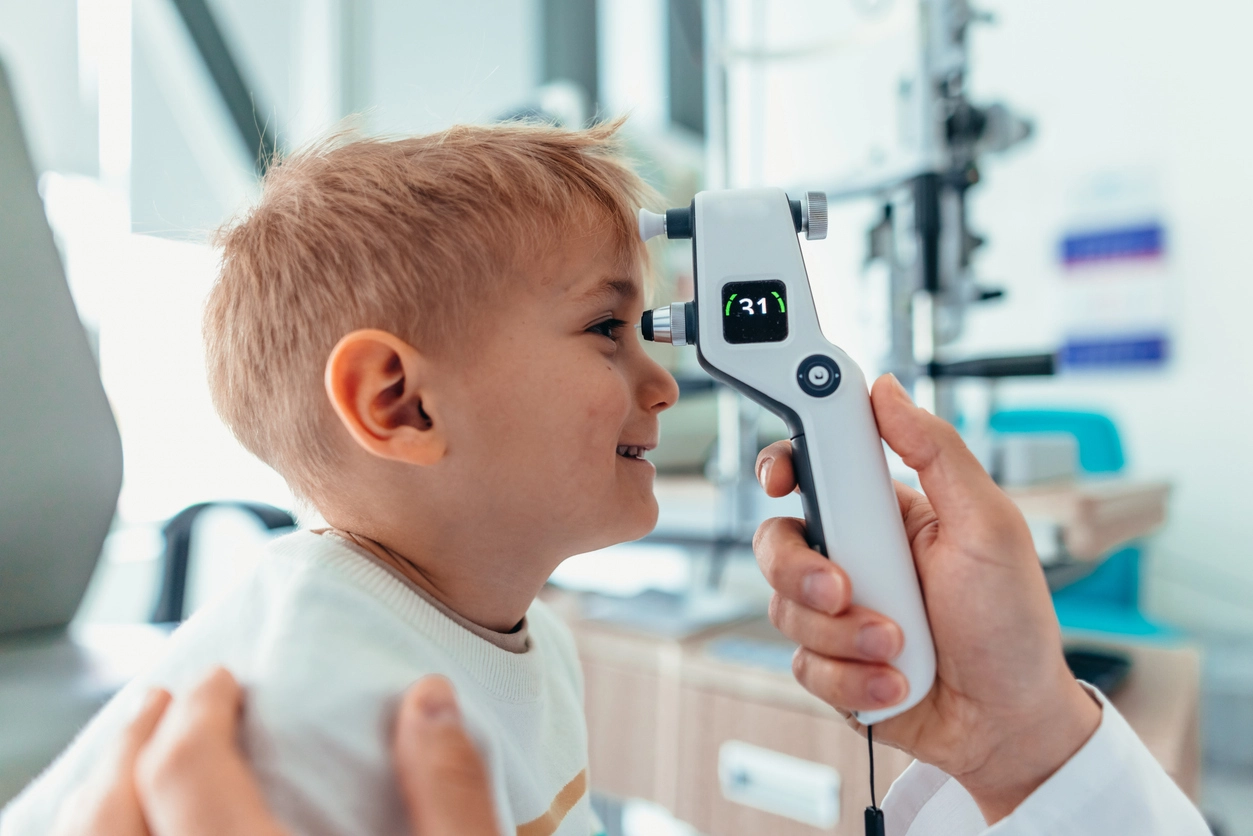
Прямая офтальмоскопия. Врач использует офтальмоскоп — специальный прибор, который увеличивает изображение в несколько раз. С его помощью офтальмолог осматривает разные структуры глаза. Для установки диагноза доктор оценивает глазные симптомы по шкале TOSS, которая включает несколько критериев: гиперемию, зуд и слезотечение.
Цитологическое исследование слёзной жидкости. Количество эозинофилов будет повышено как минимум на 10 % от общего количества клеток.
Кожные пробы с аллергенами, подсчёт специфических IgE, конъюнктивальное провокационное тестирование. Эти исследования проводятся под контролем аллерголога-иммунолога только в период ремиссии, когда острое состояние у ребёнка купировалось и наступило выздоровление.
Врач также обращает внимание, есть ли сопутствующие заболевания: ринит, бронхиальная астма, атопический дерматит.
Как лечат аллергический конъюнктивит у детей?
Лечение похоже на терапию других аллергических заболеваний. Врач может рекомендовать:
уменьшение (в идеале исключение) контакта с аллергеном;
холодный компресс для уменьшения отёка;
использование слезозаменителей: это так называемые препараты искусственной слезы, которые способствуют вымыванию аллергена, увлажнению слизистой оболочки глаза, обладают некоторой барьерной функцией [7].
Фармакологические препараты назначает только врач после осмотра. За основу терапии аллергического конъюнктивита принимают использование антагонистов Н1-рецепторов (например, цетиризина дигидрохлорида для детей с шести месяцев жизни или диметиндена малеата для детей с одного месяца жизни), а также глазных капель на основе олопатадина гидрохлорида [7].
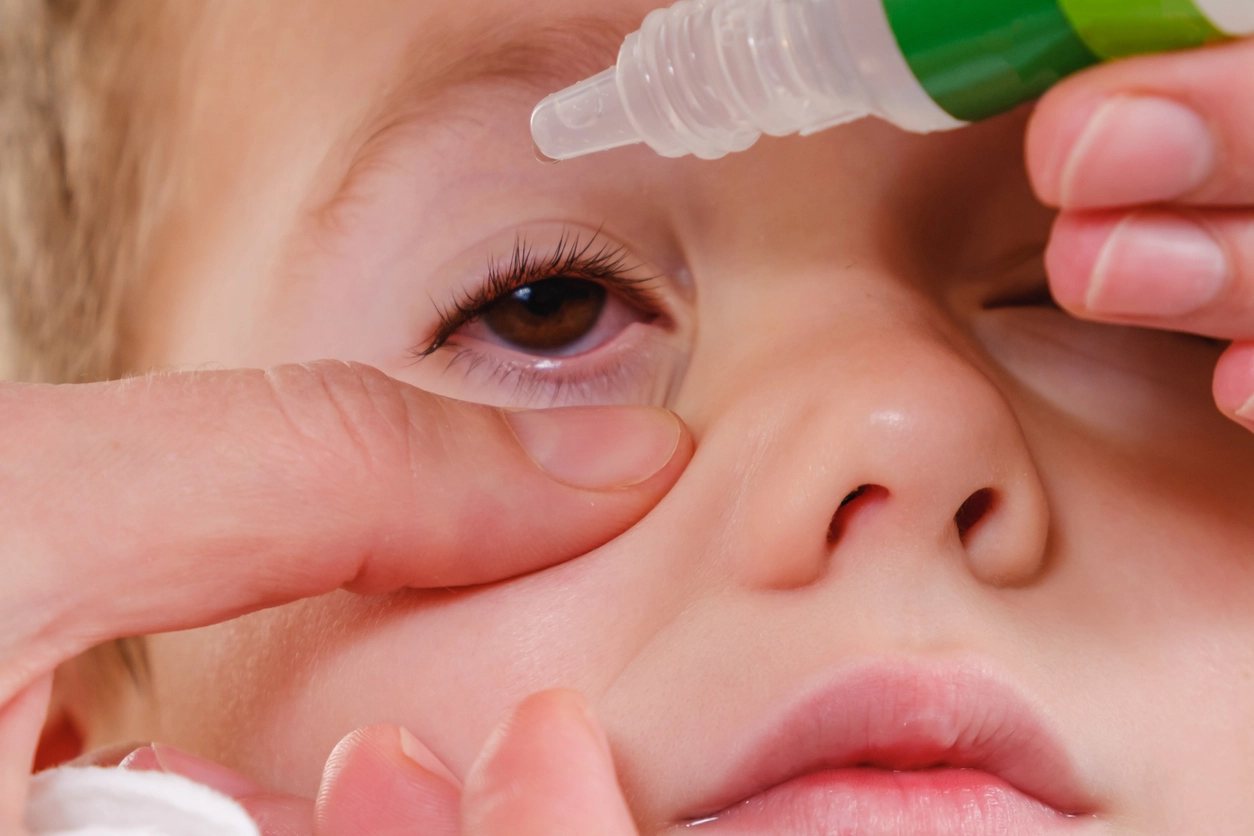
При наличии у ребёнка сопутствующего аллергического ринита применяются глюкокортикостероиды интраназально (например, флутиказона фуроат или мометазона фуроат для детей старше двух лет) [1, 7].
Аллергенспецифическая иммунотерапия (АСИТ) — на сегодняшний день единственный способ, с помощью которого можно «приучить» иммунитет реагировать на аллерген по-другому [7]. Метод актуален для детей с хроническим аллергическим конъюнктивитом с частыми эпизодами обострения. При успешном лечении можно значительно уменьшить или устранить все симптомы атопического процесса. Терапию осуществляет аллерголог-иммунолог с помощью возрастающих концентраций доз аллергена, которые вводятся подкожно или сублингвально по специальной схеме [7].
Период восстановления
После основного лечения и заключительного осмотра врача препараты отменяются. Далее офтальмолог может дать рекомендации по профилактике аллергического конъюнктивита в дальнейшем, направить на консультацию к аллергологу при частых эпизодах заболевания. Реабилитации, процедур по восстановлению не требуется.
Как избежать аллергического конъюнктивита?
Защиты на 100 % не существует. В данном случае профилактика — это по возможности избегание условий, при которых реализуется аллергия. Не всегда это реально, но опосредованно уменьшить риск аллергоконъюнктивита помогут:
регулярная влажная уборка в жилом помещении;
использование средств бытовой химии и уходовой продукции без ярких отдушек;
установка очистителя воздуха в детской;
размещение в жилом помещении минимального количества занавесок, ковров, мягкой мебели, предпочтительнее варианты с моющимися чехлами;
исключение контактов с уже известными ребёнку аллергенами.
Источники:
Конъюнктивит (острый, хронический, аденовирусный, аллергический, бактериальный, вирусный, поллинозный, хламидийный, эпидемический, сухой, кератоконъюнктивит) : Клинические рекомендации, протоколы, руководства лечения / Минздрав РФ. — 2021.
Аллергический конъюнктивит : учеб. пособие / Российская медицинская академия последипломного образования». — М. : ГБОУ ДПО РМАПО, 2014.
Аллергический риноконъюнктивит : Клинические рекомендации / Н. А. Арефьева и др. ; под ред. А. С. Лопатина ; Российское о-во ринологов. — М. : Практическая медицина, 2015.
Аллергический ринит и аллергический конъюнктивит у детей: от теории к практике // Медфорум «Эффективная фармакотерапия». Педиатрия. — 2024. — Т. 20. — № 17.
Федеральные клинические рекомендации по диагностике и лечению аллергического конъюнктивита / Российская ассоциация аллергологов и клинических иммунологов. — М., 2013.
Ксензова, Л. Лечение аллергического конъюнктивита у детей / Л. Ксензова // Вопросы современной педиатрии. — 2008.
Терехова, Е. П. Аллергический конъюнктивит : учеб. пособие / Е. П. Терехова ; Российская медицинская академия последипломного образования. — М. : ГБОУ ДПО РМАПО, 2014.
Автор: Алина Павлова, врач-педиатр, автор статей о здоровье детей и взрослых, окончила Курский государственный медицинский университет






