Краснуха, которую часто считают безобидной детской болезнью, на самом деле представляет серьёзную угрозу. Первичное попадание вируса в организм беременной женщины создаёт риск для будущего ребёнка и может привести к самопроизвольному прерыванию беременности, внутриутробной смерти плода или развитию тяжёлых врождённых пороков у новорождённого [1]. Объясняем, что такое краснуха и как её распознать.
Всплеск-2024: большинство заболевших — взрослые
Предотвратить заболевание помогает вакцина. Она доступна во всех странах, но победить краснуху до сих пор не удалось.
Только в 2022 году по всему миру зарегистрировали почти 18 тысяч её эпизодов [1]. В России после многолетнего затишья, когда болезнь почти не встречалась, в 2024 году зафиксировали резкий всплеск — заболело 258 человек, причём большинство из них, а именно 173 человека, взрослые [2].
Эти цифры говорят о том, что инфекция никуда не исчезла. Знать о её симптомах, опасностях и способах защиты необходимо каждому.
Поражает только людей, погибает от ультрафиолета
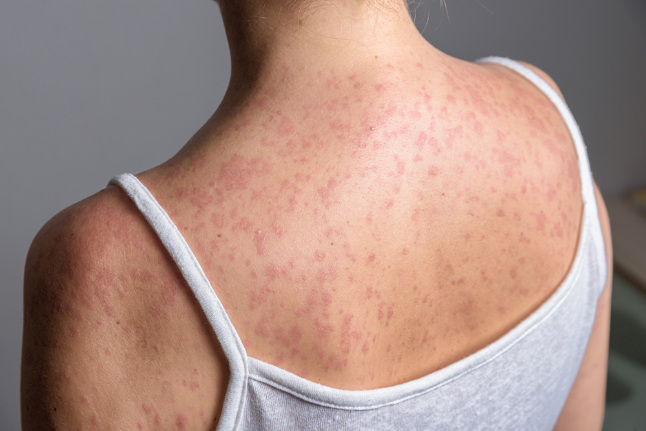
Краснуха, которую раньше называли немецкой корью, — это заразное вирусное заболевание. Оно обычно начинается с лёгкого повышения температуры и увеличения лимфатических узлов. Затем появляется главный признак — розово-красная сыпь по всему телу, которая довольно быстро проходит [3].
Интересно, что своё второе название болезнь получила благодаря немецким врачам, которые впервые подробно описали её в XVIII веке. А современное название «краснуха» происходит от латинского слова rubellus, то есть «красноватый», — это отсылка к характерному цвету сыпи [3].
Возбудителем заболевания является вирус краснухи (Rubella virus), который поражает только людей. Он быстро разрушается при высокой температуре, под ультрафиолетовыми лучами и при контакте с дезинфицирующими средствами. Однако в замороженном состоянии может долго сохранять активность [4].
Симптомов нет, но опасность уже существует
К краснухе восприимчивы почти все. Исключение — дети до полугода, рождённые от иммунных матерей, они защищены материнскими антителами. После перенесённой инфекции иммунитет, как правило, формируется на всю жизнь, и повторные случаи болезни очень редки [4].

Вирус краснухи передаётся от человека к человеку воздушно-капельным путём — при разговоре, кашле или чихании. Особенность инфекции в том, что больной человек становится заразным за пять–семь дней до появления первых признаков болезни (сыпи) и продолжает выделять вирус в течение двух-трёх недель после её исчезновения.
Чаще всего болеют дети от одного года до девяти лет. Наибольшую инфекционную опасность представляют малыши с синдромом врождённой краснухи, когда заражение произошло ещё в утробе матери. Они могут выделять вирус с мочой, слюной и другими биологическими жидкостями на протяжении первого года жизни. А в некоторых случаях — до двух лет [4].
Большое значение имеет вертикальный (трансплацентарный) путь передачи — от матери к плоду. В этом случае инфекция проникает к будущему ребёнку и вызывает серьёзные нарушения в его развитии.
Через предметы быта вирус передаётся редко, поскольку быстро погибает в окружающей среде.
Вирус запущен. Что дальше?
Заражение начинается с того, что вирус попадает в организм через дыхательные пути. Он закрепляется на слизистой носоглотки, затем проникает глубже, в подслизистый слой и ближайшие лимфоузлы (шейные, затылочные, заушные), где происходит его активное размножение [4].
Через несколько дней вирусные частицы с током крови разносятся по всем органам. Поскольку они лучше всего взаимодействуют с лимфоидной тканью и кожей, то оседают в лимфоузлах и кожных покровах, вызывая характерную сыпь [4].
Особая опасность возникает при беременности. Вирус легко преодолевает трансплацентарный барьер и поражает плод. Он нарушает процесс деления клеток и повреждает генетический аппарат формирующихся органов [4].
Симптомы краснухи у взрослых: а сыпи может и не быть
Обычно заболевание проявляется несколькими характерными признаками:
температурой;
увеличенными лимфоузлами на затылке и за ушами;
розовой сыпью, начинающейся с лица;
лёгким насморком, кашлем и болью в горле;
иногда — красными, воспалёнными глазами.
Но признаки краснухи у взрослых имеют свои особенности [5]:
температура поднимается выше, сильнее выражены слабость, головная боль, ломота в теле;
высыпания часто более обильные, могут сливаться в большие красные пятна, при этом примерно у трети взрослых сыпь почти незаметна или отсутствует;
насморк, кашель и першение в горле напоминают тяжёлую простуду.
А ещё у взрослых чаще развиваются осложнения. Это могут быть:
воспаление суставов (особенно у мужчин);
повреждение головного мозга (энцефалит, менингит);
нарушения свёртываемости крови;
воспаление лёгких, сердца, печени.
Заражение беременной женщины краснухой — особенно на сроке до 20 недель — может вызвать выкидыш, гибель плода или рождение ребёнка с серьёзными врождёнными пороками [4].
Сыпь не всегда краснуха
Заболевание можно перепутать с другими инфекциями, которые также сопровождаются сыпью. Приведём примеры того, как врачи отличают их друг от друга [5].
Корь протекает значительно тяжелее: высокая температура, сильный кашель, конъюнктивит. Характерны особые белые пятна на слизистой щёк. Сыпь появляется этапами и оставляет после себя пигментацию.
Ветряная оспа характеризуется неравномерной сыпью, которая появляется волнообразно. На одном участке тела могут быть и пятна, и пузырьки, и корочки одновременно, зачастую сильно зудящие.

Скарлатина сопровождается воспалением миндалин и ярко-розовым цветом языка. Сыпь более мелкая, красная, расположена преимущественно в складках кожи. После угасания сыпи на ладонях появляется шелушение.
Инфекционный мононуклеоз протекает с длительной лихорадкой, ангиной с густым налётом на миндалинах и увеличением многих групп лимфоузлов. Часто увеличиваются печень и селезёнка.
Парвовирусная инфекция («болезнь пощёчины»). Сопровождается яркой сыпью на щеках, а на теле выглядит как «кружевной» рисунок. У взрослых чаще проявляется болями в суставах.
Лекарственная аллергия проявляется разнообразной сыпью, которая часто сопровождается зудом. Появление связано с приёмом лекарств. Нет характерного увеличения затылочных лимфоузлов.
Приведённая информация носит только ознакомительный характер. Многие заболевания имеют схожие проявления, а некоторые (как менингококцемия) требуют немедленной медицинской помощи. Поставить точный диагноз может только врач на основании осмотра и лабораторных исследований. При появлении любой сыпи обязательно обратитесь к специалисту.
Подтвердить или опровергнуть: необходимые обследования
Диагностика краснухи начинается с общего осмотра и опроса. Затем врач назначает общий анализ крови, который часто показывает уменьшение лейкоцитов с относительным повышением лимфоцитов и появление плазматических клеток [5]. Подтвердить диагноз позволяют специальные лабораторные исследования.
Анализ крови на антитела. Антитела IgM обнаруживают вскоре после заражения, они помогают выявить острую инфекцию. Антитела IgG образуются немного позже и сохраняются в крови на протяжении всей жизни, обеспечивая иммунитет против повторного заражения. Для точной диагностики важно сравнить уровень антител в двух анализах, сданных с интервалом 10–14 дней. Если количество IgG увеличилось в четыре и более раза, это подтверждает диагноз [5].

ПЦР-тест. Этот анализ позволяет обнаружить генетический материал вируса в крови, мазках из носоглотки или моче. Наиболее точные результаты можно получить в первые три дня после появления сыпи. ПЦР-тест особенно важен для диагностики краснухи у новорождённых [5].
Своевременная и точная диагностика помогает подтвердить заболевание и оценить возможные риски для беременных и людей с дефектами иммунной системы.
Как лечат краснуху у взрослых?
При подтверждении диагноза «краснуха» лечение у взрослых в основном симптоматическое, то есть направлено на облегчение проявлений болезни. Поскольку против самого вируса лекарств не существует, организм справляется с инфекцией самостоятельно [4].
При лёгком течении болезни рекомендуют:
постельный режим при повышенной температуре;
обильное питьё;
приём жаропонижающих и противовоспалительных средств при болях в суставах.
В редких случаях, при развитии энцефалита (воспаления мозга), лечение проводят в реанимации. Особого подхода требует ведение беременных, заразившихся краснухой. При инфицировании на сроке до 20 недель высок риск тяжёлых пороков развития у плода. В такой ситуации рассматривается возможность прерывания беременности (по медицинским показаниям и в рамках законодательства) [3]. Если женщина отказывается от прерывания или это невозможно по каким-либо причинам, может быть предложено введение специального иммуноглобулина.
Помните: краснуха не исчезла. Она возвращается туда, где ослабевает бдительность и отказываются от прививок. Осведомлённость, ответственность и доверие к медицине — вот что поможет сохранить здоровье будущих поколений.
Источники:
Краснуха : Информационный бюллетень ВОЗ. — 14.05.2024.
Число зарегистрированных случаев инфекционных заболеваний: краснуха. — ЕМИСС Государственная статистика.
Leung A. K. C., Hon K. L., Leong K. F. Rubella (German measles) revisited // Hong Kong Med J. 2019 Apr; 25 (2): 134–141.
Инфекционные болезни : нац. рук. / под ред. Н. Д. Ющука, Ю. Я. Венгерова. — 3-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2023.
Воздушно-капельные инфекции у взрослых пациентов: диагностика, лечение и профилактика на амбулаторном этапе : рук. для врачей / В. Н. Ларина, М. Г. Головко, В. Г. Ларин [и др.]. — М. : ГЭОТАР-Медиа, 2025.
Автор: Любовь Пояркина, врач-инфекционист, врач клинической лабораторной диагностики. Закончила Тверскую государственную медицинскую академию и ординатуру по инфекционным болезням Санкт-Петербургской военно-медицинской академии им. Кирова